Från data till klinisk praxis: Hur kliniker optimerar behandling av livmoderhalscancer med begränsade brachyterapinålar mitt i den globala efterfrågan
Apr 29, 2026
Från data till klinisk praxis: Hur kliniker optimerar behandling av livmoderhalscancer med begränsade brachyterapinålar mitt i den globala efterfrågan
Makro-epidemiologiska data från Lancet Oncology kvantifierar den globala brakyterapikrisen, men frontlinjekliniker i låg- och medel-inkomstländer möter påtagliga dagliga utmaningar: föråldrade efterladdningsenheter, begränsade nållager, instabil CT-åtkomst och ett oavbrutet tillflöde av patienter med skrymmande framskridna tumörer. Inom sådana resursbegränsningar fungerar strålningsonkologer inte bara som behandlingsleverantörer utan också som resursoptimerare och lokala innovatörer. Att maximera kliniska resultat med begränsad tillgänglig instrumentering är en väsentlig klinisk färdighet för att utöva medicin i-resurssnåla miljöer.
I. Grundläggande klinisk princip: Prioritera interstitiell implantation under alla begränsningar
Robust klinisk forskning bekräftar att livmoderhalscancerpatienter utan tillgång till interstitiell brachyterapi har markant sämre prognos. Den högsta kliniska prioriteringen för frontlinjeteamen är tydlig: garantera interstitiell-efterladdning för varje lokalt avancerad livmoderhalscancerpatient, oavsett infrastrukturbegränsningar. Protokoll för extern strålbehandling kan förenklas, men kvaliteten på interstitiell intervention får aldrig äventyras.
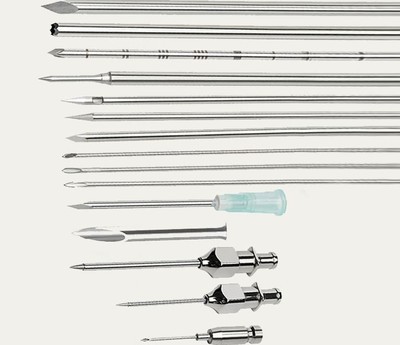
1. Maximera nålnyttan och noggrant underhåll
- Återanvändbara mellanliggande nålar representerar oersättliga begränsade resurser. Upprätta strikta standardiserade protokoll för lagerregistrering, aseptisk användning, rengöring och rutinmässig integritetsinspektion. Förstorad visuell undersökning av nålspetsar före och efter varje användning säkerställer att mindre defekter poleras eller kasseras snabbt för att förhindra vävnadsskada eller implantationsfel.
- Adaptiv off-etikettanvändning: När nålar med standard-längd inte kan nå extrema parametriella lesioner, fungerar kontrollerad, pincett-stödd djuputveckling under strikta aseptiska förhållanden som ett genomförbart pragmatiskt alternativ styrt av klinisk taktil erfarenhet.
2. Alternativ bildbehandlingsvägledning och kompletterande verifiering
- Ultraljudsfrånvaroberedskap: Förlita dig på bimanuell gynekologisk undersökning för att bedöma tumörgränser, livmoderhalsstruktur och mjukvävnadsmotstånd, visualisera punkteringsbanor genom anatomisk förtrogenhet. Kompletterande fluoroskopi (där tillgänglig) ger grundläggande riktningsreferens för nålplacering.
- Minimum efter-implantatverifieringsstandard: Vid CT-defekta inställningar krävs obligatoriska ortogonala anteroposteriora och laterala röntgenbilder-. I kombination med tumörbedömningsfynd före-behandling (gynekologisk undersökning, baslinje-MR), möjliggör manuell isodoskurva en ungefärlig dosuppskattning. Även om den är ofullkomlig, eliminerar denna metod helt blind införande.
II. Kliniskt beslut-Optimering: patientstratifiering och protokollförenkling
Obegränsade resurser möjliggör individualiserad skräddarsydd terapi för alla patienter; Resursbrist kräver bevis-baserad patientstratifiering och standardiserade förenklade protokoll.
1. Risk-baserad patienttriage
- Högt-prioriterade fall (obligatoriska interstitella nålar): Tumörer som överstiger 4 cm, trumformade- cervikala massor, unilateral eller bilateral parametriell invasion. Tilldela begränsade nålresurser till hög-riskpatienter som kräver kritisk marginell dosökning.
- Standard-riskfall (villkorlig exklusiv intrakavitär terapi): Små, regelbundet formade tumörer. I situationer med extrem nålbrist, prioritera intrakavitär behandling med intensiv lång-uppföljning- för tidig upptäckt av återfall och snabb intervention.
2.Standardiserade förenklade doseringsregimer
- Fasta-Räkna nålprotokoll: Utveckla lokala institutionella riktlinjer baserade på tumörstorlek, t.ex. 2 symmetriska bilaterala interstitiella nålar med ett standardiserat 3 cm insättningsdjup för 4–5 cm livmoderhalsmassa. Standardisering minskar den dagliga planeringens komplexitet, förbättrar den operativa effektiviteten och stöder enhetlig övervakning av kliniska resultat.
- Förenklade dosreceptstrategier: Använd kumulativ punkt-En dosöverlagring istället för komplex volymetrisk optimering. Definiera måltotalpunkt-A-doser (80–85 Gy) som kombinerar extern stråle, intrakavitära och interstitiella bidrag. Trots begränsningar när det gäller att återspegla fullständig 3D-dosimetri, ger punkt-A-mätvärden genomförbar, enhetlig kvalitetskontroll för centra utan avancerade planeringssystem.
III. Kontinuerlig klinisk förbättring med begränsade resurser
En blygsam initial infrastruktur får inte hindra pågående klinisk kompetensutveckling och lokaliserad forskning.
1. Utveckling av lokal klinisk databas: Dokumentera systematiskt tumördimensioner, nålkvantitet och layout, beräknad dosering, behandlingssvar och komplikationsfrekvens. Regelbunden dataanalys vägleder iterativ protokolloptimering, som att jämföra lokala kontrollresultat mellan enkel-nåls- och dubbla-nålsmellanliggande grupper.
2. Regionalt samarbete och fjärrkonsultation: Etablera långsiktiga-partnerskap med tertiära centra utrustade med avancerad bildbehandlings- och planeringskapacitet. Dela bilddata på distans för expertvägledning om nålarrangemang, eller överför CT-skanningar efter-implantation för outsourcade 3D-dosberäkning, med lokala team som ansvarar för leverans av behandling.
3. Simuleringsträning och lagövningar: Använd ex vivo vävnadsmodeller (svinlivmoder) och 3D-utskrivna bäckenfantomer för upprepad interstitiell insättningsövning under icke-kliniska timmar. Genomför multidisciplinära nöd- och arbetsflödesövningar för att förbättra operativ kompetens och teamsamordning.
IV. Frontline Clinicians som förespråkare för systemisk förändring
Utövare i frontlinjen, som direkta vittnen till otillfredsställda kliniska behov, driver förbättringar på institutions- och{0}policynivå:
- Data-Driven Advocacy: Dokumentera behandlingsmisslyckanden och sjukdomsprogression orsakade av begränsad tillgång till brachyterapi för att formellt förespråka ökad resursallokering från hälsomyndigheter.
- Humanitära partnerskap: Samarbeta med internationella icke-statliga organisationer och medicinska välgörenhetsorganisationer för att säkra donationer av grundläggande interstitiella nålar, applikatorer och specialiserade utbildningsprogram.
- Deltagande i lämplig teknologiforskning: Samarbeta med ingenjörs- och medicinska fysikteam för att utföra tester och feedback från verkliga-världen och feedback på-resursanpassade förenklade nålenheter och arbetsflöden.
Slutsats
Den globala krisen med brachyterapitillgänglighet faller i slutändan på kliniska team i frontlinjen över hela världen. Fångade mellan idealiska kliniska standarder och hårda resursbegränsningar representerar interstitiella nålar både ett-livsräddande terapeutiskt verktyg och ett bevis på kliniskt ansvar. Genom rigorös resurshantering, rationell patientstratifiering, lokaliserad klinisk innovation och ihållande professionell opinionsbildning bevarar kliniker minimistandarder för behandlingseffektivitet för utsatta patientpopulationer. Deras pragmatiska kliniska visdom överbryggar klyftan mellan global epidemiologisk statistik och den verkliga-världens patientöverlevnad. Kampen för rättvis tillgång till strålbehandling utspelar sig inte bara i internationella policyforum utan också i behandlingsrum på gräsrotsnivå, i varje exakt, erfarenhetsstyrd-interstitiell insättning som görs för att bekämpa avancerad livmoderhalscancer.